Zasad cjepiva koja su ušla u treću fazu ispitivanja izazivaju stvaranje protutijela na virus no to još nije garancija da će biti uistinu učinkovita u srazu sa stvarnom infekcijom, piše Tamara Čačev. Ipak, to nas ne bi trebalo paralizirati u tome da se neka od ovih cjepiva usmjere u primjenu, pogotovo kod ljudi kod kojih se očekuje veća korist od cijepljenja u odnosu na potencijalnu opasnost ako se zaraze ovom bolešću
-
Vijest o ruskom cjepivu trenutačno je obišla svijet (youtube)
-
dr. sc. Tamara Čačev viša je znanstvena suradnica u Zavodu za molekularnu medicinu Instituta Ruđer Bošković. Čačev je također članica Savjeta Ideje.hr
Svijetom je ovladao virus, doslovno i figurativno. Skovane su mnoge jezične kovanice tipa „novo normalno“, ljudi se vjerojatno više nego ikad u životu u detalje podučavaju pravilima sterilnog postupanja, od čega se nadam da će biti koristi i u godinama koje slijede, o stručnim temama molekularne virologije vijesti se prenose u svim medijima i vjerojatno nikada do sada nisu tako direktno osjetili svu moć i nemoć znanosti. Možda su se pojmovi poput molekularnog testiranja činili nekakvim sci-fi terminima i nešto čime se bave tamo neki ljudi u laboratorijima a što većini nikada neće zatrebati, no danas smo svjedoci drive in rutinskih testiranja najšire populacije. Upravo je iznenađujuće kojom su se brzinom tako kompleksne i sofisticirane tehnologije i postupci spustile na razinu svakodnevnice. Kada sam krenula na faks o molekularnoj biologiji se govorilo kao o struci budućnosti i izgledalo je kako će se ubrzo ono što spoznamo na razini znanosti moći transferirati u svakodnevnu praksu i biti od koristi. No nije bilo tako, dijelom zbog toga što kompleksne metode nije jednostavno prebaciti na razinu prosječno opremljenih rutiniranih laboratorija kako bi se osigurala jednostavnost i jednoznačnost rezultata neovisno gdje i tko radi neki test, a dijelom i zbog toga što nam nikad nije ovako kolektivno i globalno gorilo pod petama kao u slučaju molekularne dijagnostike COVID-19.
Razvoj rješenja na polju molekularne detekcije virusa SARS-CoV-2 odvijao se neviđenom brzinom pa danas gotovo svaki renomirani proizvođač reagensa za molekularnu biologiju nudi barem neki od segmenata ili kompletna rješenja za njegovu detekciju. Interesantno je da većina ljudi pri tome ne razmišlja o pouzdanosti različitih testova, jednostavno im to nije u fokusu i ne zabrinjavaju se zbog brzine kojom su razvijeni.
Naravno paralelno s razvojem dijagnostike išao je i razvoj cjepiva za SARS-CoV-2. Dijelom je pomoglo i to što su već prijašnje epidemije SARS-a i MERS-a potakle interes za financiranje istraživanja ovih virusa, a ne treba zaboraviti kako oni predstavljaju veliki problem i u veterinarskoj medicini. Vjerujem da do sada već svi znaju da razvoj cjepiva zahtijeva nekoliko faza provjere od štetnosti do učinkovitosti kako ne bismo imali veće štete nego koristi. No, pandemija nas je također natjerala da se ovi procesi koliko je moguće ubrzaju budući da je jasno kako se ne može čekati godinama kako bi se riješio ovaj globalni problem.
No, je li moguće ubrzati proces nastajanja nekog cjepiva? Svakako da jest, i to možda najprije i najviše u najranijoj fazi kada se traže prva rješenja kako bi cjepivo uopće trebalo izgledati. I uistinu, sve oko SARS-CoV-2 obaralo je vremenske rekorde. Od prijave same sekvence virusa, do prvog in silico rješenja američke tvrtke Moderna kako bi cjepivo trebalo izgledati prošlo je svega nekoliko dana, a do prvog klinički upotrebljivog cjepiva koje je ušlo u prvu fazu testiranja svega 42 dana od objave sekvence genoma virusa.
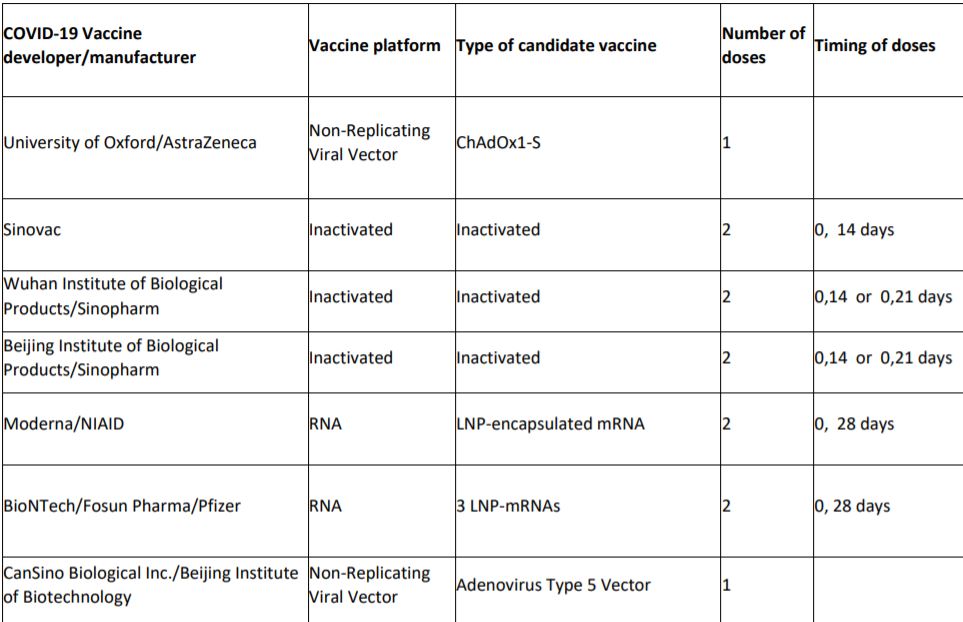
Ako pogledamo trenutnu listu potencijalnih cjepiva protiv SARS-CoV-2 Svjetske zdravstvene organizacije na njoj se (na dan 13.8.2020.) 29 cjepiva nalazi u različitim fazama kliničkog testiranja.1 U trećoj fazi koja je najbliža primjeni nalazi se 6 cjepiva, pri čemu treba uzeti u obzir i prvo lokalno registrirano cjepivo Istraživačkog instituta Gamaleya iz Rusije koje će završne faze testiranja imati paralelno s primjenom (Slika 1).
Što uopće cjepiva rade u našem organizmu? Najjednostavnije rečeno treniraju imunološki sustav da razvije načine obrane od infekcije pravim patogenom kada ga sretnemo u stvarnom životu. Tako nam taj patogen više nije nepoznat i brzo iz svojih rezervi vadimo adekvatne stanice koje mogu brže i pripremljenije onesposobiti uzročnika bolesti prije nego on uspije ovladati našim organizmom. Kako ćemo trenirati naš imunološki sustav? Najraniji uspješni i hrabri primjeri iz povijesti su oni po kojima je cijepljenje i dobilo naziv vakcinacija. Riječ je potekla od latinskog naziva za kravu vacca budući da je prvo primitivno cjepivo bilo ono protiv kravljih boginja, a radilo se zapravo o namjernoj inokulaciji zdravih osoba iscjedkom iz plikova zaraženih osoba (slika 2).

Slika 2. Koliko je cijepljenje bilo veličanstvena stvar pokazuje i to što je ovjekovječeno u nizu umjetničkih djela. Giulio Monteverde izradio je skulpturu Edwarda Jennera, začetnika sustavnijeg pristupa cijepljenju, kako cijepi svojeg sina za svjetsku izložbu u Beču 1873. g. Fotografija preuzeta s http://himetop.wikidot.com/edward-jenner-statue-by-giulio-monteverde.
Od tada do danas smo u tehnologijama razvoja i ispitivanja cjepiva prevalili veliki put. Konvencionalne strategije koje su se sustavno koristile tijekom 20-tog stoljeća u kojem su cjepiva napravila pravu biološku revoluciju, produžile su naš životni vijek, smanjile ljudsku patnju od posljedica bolesti te u konačnici i omogućile da uz antibiotike, drugo važno otkriće 20-tog stoljeća, danas na Zemlji živi najveći broj ljudi u povijesti čovječanstva. U konvencionalne strategije u razvoju cjepiva kojima se postiže jak i dugotrajan imunitet ubrajamo umrtvljene i oslabljene viruse i bakterije koje posjeduju antigene na koje naš organizam razvija imunološki odgovor. Kako se radi o mrtvom ili oslabljenom patogenu ne dolazi do razvoja bolesti (ako je cjepivo ispravno proizvedeno) ili se ona prezentira blagim simptomima. Na taj način su razvijena prva cjepiva protiv ospica, mumpsa, rubele i velikih boginja odnosno protiv bjesnoće i hepatitisa A (Slika 3).
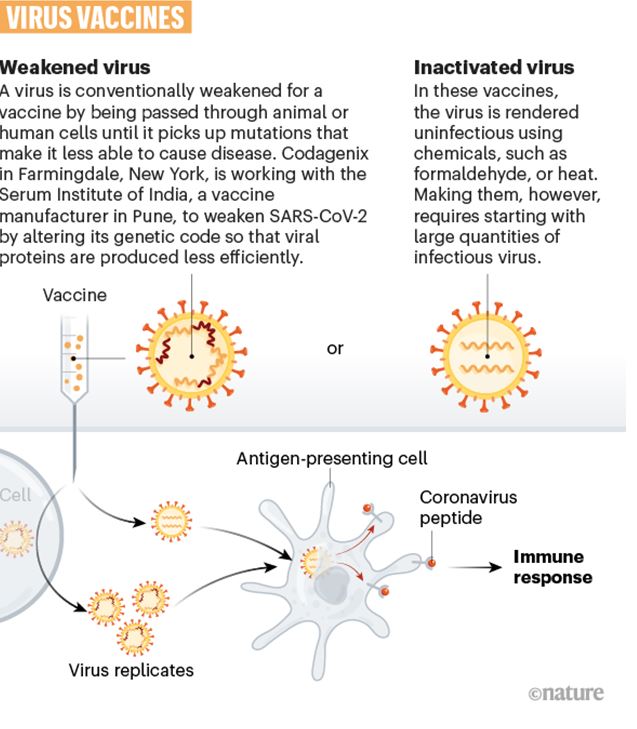
Slika 3. Kako nastaju i djeluju cjepiva temeljena na oslabljenom ili umrtvljenom virusu (Preuzeto iz Nature: The race for coronavirus vaccines: a graphical guide https://www.nature.com/articles/d41586-020-01221-y)
S vremenom je postalo jasno kako se ne mora nužno koristiti cijela virusna čestica ili bakterija već samo neki njezin dio koji će biti dovoljno imunogen da izazove reakciju prepoznavanja imunološkog sustava. Najprije su takvi dijelovi virusa ili bakterija pročišćavani i korišteni dalje za pripremu cjepiva, no danas zahvaljujući genetičkom inženjerstvu imunogene dijelove mikroorganizama možemo proizvesti i u strogo kontroliranim sustavima koji nisu sama bakterija ili virus uzročnik bolesti. Na takvom pristupu prezentacije pojedinog antigena (proteina Spike u slučaju SARS-Cov-2), a ne cijelog virusa, temelje se i najnoviji molekularni pristupi. Tada se u organizam unosi samo genetički kod za željeni virusni antigen, a ne cijeli virus te nema opasnosti od razvoja temeljne bolesti, no kako se radi o novim pristupima jasno je da sve reperkusije tek treba ispitati kroz vrijeme.
Ako pogledamo na kojim tehnologijama se temelje cjepiva protiv SARS-CoV-2 koja su trenutno najdalje odmaknula u fazi ka potencijalnoj primjeni vidimo kako se radi o mješavini kasičnog pristupa koji se zasniva na inaktiviranom obliku virusa kakvog razvijaju tri kineske grupacije iz Pekinga i Wuhana u suradnji sa Sinopharmom te ono koje razvija tvrtka Sinovac. S druge strane imamo prvi puta jedan sasvim novi pristup temeljen na enkapsuliranim (omotanim u lipidni omotač), molekulama RNA, koje uz spomenutu Modernu razvija i tvrtka Biotech u suradnji s Pfizerom ali i mnogi koji nisu još došli do treće faze ispitivanja. Tzv. „oxfordsko“ cjepivo koje se razvija u suradnji s još jednim farmaceutskim gigantom AstraZeneca temelji se na drugoj novoj revolucionarnoj platformi – nereplicirajućem viralnom vektoru kao i tzv. „rusko“ cjepivo.
Taj pristup je nov u smislu potencijalne kliničke primjene iako se ovakvi vektori puno koriste u molekularnoj biologiji u znanstvene svrhe. Dakle radi se o tradicionalnom pristupu i novim metodama koje imaju veliki potencijal da revolucioniraju razvoj cjepiva kakav smo do danas poznavali. Pomalo iznenađuje da Kinezi koji imaju iznimno jaku i razvijenu biomedicinu nisu krenuli ovim najnovijim pristupom no ako pogledamo proširenu tablicu potencijalnih cjepiva vidjet ćemo kako se u drugoj fazi kliničkih ispitivanja nalaze kineska cjepiva koja su također temeljena na adenoviralnom vektoru.
Vektor je inače pojam koji se u molekularnoj biologiji koristi za molekulu DNA koja služi kao prijenosna molekula kojom se strani genetički materijal unosi u stanicu gdje se onda umnaža i/ili eksprimira genetsku uputu koju nosi. U slučaju cjepiva koja se sada razvijaju unosi se uputa za protein Spike koji se nalazi na površini SARS-CoV-2 virusa i pomoću kojeg virus ulazi u stanice. Najčešće vektori koji se koriste u molekularnoj biologiji su plazmidi (kružne molekule DNA primjerice kod bakterija) ili fagi (virusi koji napadaju bakterije), no koriste se i relativno bezopasni virusi poput adenovirusa čiji je genetički materijal izmijenjen tako da ne mogu izazvati bolest ali mogu ući u ciljne stanice i unijeti željeni genski zapis. Radi se o virusima koji izazivaju respiratorne infekcije te nastanjuju dišni sustav. Generalno su jako dobri u inficiranju naših stanica pa tako i modificirani adenovirusi ulaze prilično učinkovito u stanice, što je bitno budući da želimo da naš kod za antigeni protein uđe u stanicu te da ga ona i proizvede. Kada kažemo da je vektor nereplicirajući, a o takvima se radi u ovim cjepivima, to znači da se on ne može umnažati u stanicama čovjeka budući da im je taj dio upute gentičkim inženjeringom „izrezan“ iz njihovog genoma, već jedino može proizvoditi protein koji će služiti kao imunogen za razvoj naših protutijela protiv SARS-Cov-2 (slika 4).
No kod adenoviralnih vektora postoji nedostatak: naš je imunološki sustav s njima dobro upoznat zbog prehlada koje smo preboljeli tijekom života. Stoga postoji mogućnost da odreagiramo na sam vektor prije nego što on uopće uspije unijeti rekombinantnu DNA u stanice. Zato se u varijanti tzv. „oxfordskog“ cjepiva koriste adenivirusi koji napadaju čimpanze a s kojima je za pretpostaviti da nismo bili u kontaktu. No, kada se ta platforma iskoristi za stvaranje ovog cjepiva, postoji mogućnost da se imuniziramo i na adenoviruse čimpanzi pa se oni više neće moći koristiti za razvoj drugih cjepiva.
Od pristupa koji se nalaze u drugoj fazi kliničkog istraživanja uz prije spomenute nalaze se i nekoliko njih koji se temelje na plazmidnoj DNA. Riječ je kako je prije spomenuto o drugom tipu vektora –plazmidu koji također služi za unos stranog koda u stanicu. Smatra se da su virusi efikasniji kao vektori u odnosu na plazmide jer u svom prirodnom ciklusu koriste mehanizme kojima napadaju stanice viših organizama, u ovom slučaju čovjeka.
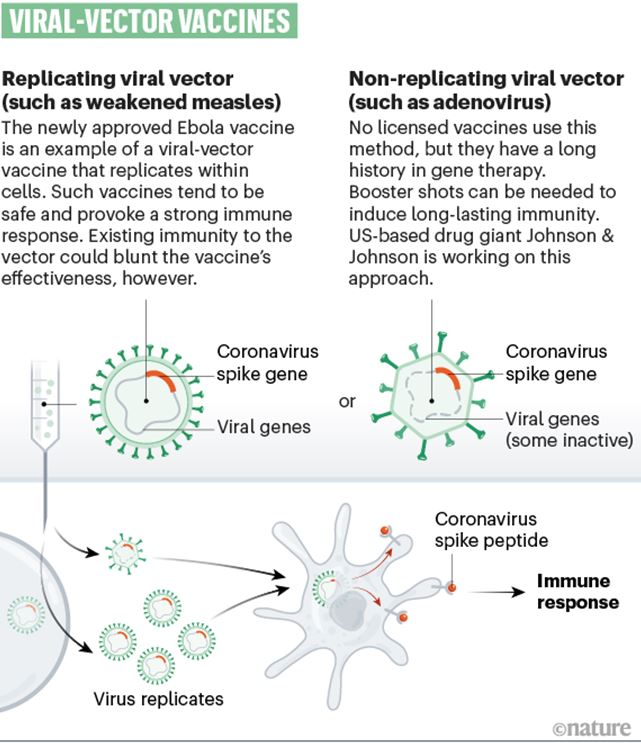
Slika 4. Primjeri cjepiva temeljenih na viralnim vektorima. (Preuzeto iz Nature: The race for coronavirus vaccines: a graphical guide https://www.nature.com/articles/d41586-020-01221-y)
Drugi moderni pristup se temelji na ubacivanju gotove molekule mRNA u stanice našeg organizma čime se preskače potreba da se iz vektorske DNA prepiše mRNA do čega dolazi u jezgri stanica, već je dovoljno da tako izvana unešena mRNA uđe u citoplazmu i odmah krene u sintezu proteina. Molekula mRNA prilikom cijepljenja mora biti umotana u lipidni omotač kako bi bila zaštićena od različitih obrambenih mehanizama koje također imamo protiv stranih molekula u našem organizmu (da to nije tako, sve s čime dolazimo u kontakt moglo bi nas destabilizirati) te kako bi što lakše ušla u stanice gdje mora izvršiti svoju funkciju. Upravo zbog tih obrambenih mehanizama i mogućnosti da se ta mRNA eleminira prije nego uopće stigne napraviti svoju zadaću neke su skupine i odabrale prije opisane virusne vektore.
Kao kuriozitet treba dodati i kako dvije velike multinacionalne kompanije koje se bave proizvodnjom duhanskih proizvoda u svojim istraživačkim institutima razvijaju genetički modificirani duhan koji bi trebao proizvoditi proteinski antigen za SARS-CoV-2
Svega nekoliko grupa radi na živom ali oslabljenom virusu, nekoliko ih razvija pristupe koristeći viruse poput ospica, influence te vezikularnog stomatitisa na kojem je dobiveno i prvo odobreno cjepivo za ebolu koji se također koriste kao vektori. Neke grupe imaju ideju stvaranja umjetnih čestica virusnog tipa no te sve studije su tek u pretkliničkoj fazi.2 Postavlja se pitanje, a zašto ne ubaciti odmah sam antigeni protein. Ima naravno i takvih pristupa, dapače u prijavama na WHO ih je desetak različitih varijanti, no generalno se smatra da gotovi protein može izazvati potencijalno jače nepovoljne učinke cjepiva odnosno da bi na njega organizam mogao burnije reagirati. Stoga je glavni izazov ovog pristupa kako proizvesti proteinski target koji će biti „baš taman“ dovoljno imunogen a opet ne prestimulativan kako ne bi izazvao previše intenzivne negativne reakcije. Kao kuriozitet u ovom pristupu treba dodati i kako dvije velike multinacionalne kompanije koje se bave proizvodnjom duhanskih proizvoda u svojim istraživačkim institutima razvijaju genetički modificirani duhan koji bi trebao proizvoditi proteinski antigen za SARS-CoV-2. Sumarni pregled trenutnih strategija u razvoju cjepiva protiv SARS-CoV-2 dan je na slici 5.
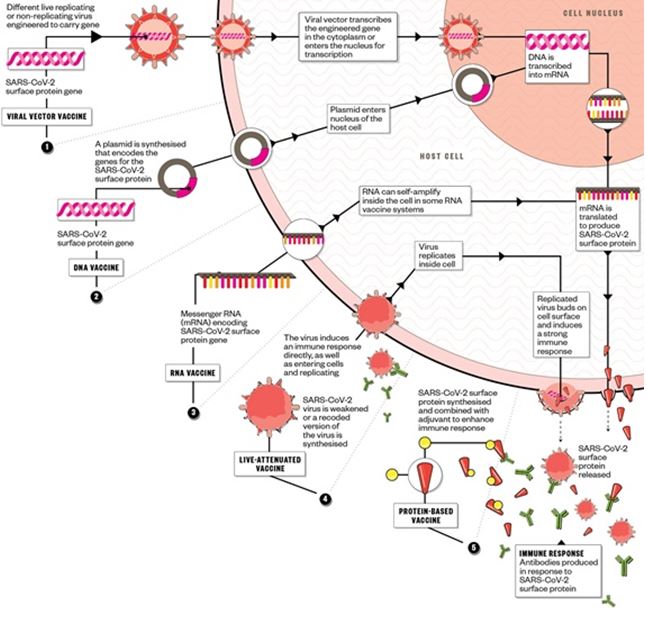
Ukoliko se mRNA ili adenoviralni vektori pokažu efikasnima i sigurnima proces proizvodnje bi također trebao biti brži u odnosu na konveniconalna cjepiva gdje se najprije mora uzgojiti velika količina virusa koji je zatim inaktiviran ili oslabljen ili fragmentiran na pojedine dijelove što su sve puno dugotrajniji procesi koji zahtijevaju i puno stroža testiranja na sigurnost.
Koliko god brzo išli u razvoju novih cjepiva, brže nego ikad u povijesti čovječanstva, za neke stvari jednostavno treba proći određeno vrijeme u primjeni, jer nažalost, ova infektivna bolest je nova i ne znamo koliko dugo traje imunitet (kako prirodni, tako i onaj koji ćemo izazvati cjepivom). Tek protokom vremena će usporedbom ljudi koji su se cijepili s onima koji nisu, biti moguće uvidjeti koliko je cjepivo učinkovito i koliko dugotrajno rješenje.
Zasad cjepiva koja su ušla u treću fazu ispitivanja izazivaju stvaranje protutijela na virus no to još nije garancija da će biti uistinu učinkovita u srazu sa stvarnom infekcijom. Ipak, to nas opet ne bi trebalo paralizirati u tome da se neka od ovih cjepiva usmjere u primjenu, pogotovo kod onih skupina ljudi kod kojih se očekuje veća korist od cijepljenja u odnosu na potencijalnu opasnost ili mogućnost da se zaraze ovom bolešću. Dugoročne dobre i loše strane cjepiva moći ćemo procijeniti tek u godinama koje dolaze. Ako se platforme temeljene na mRNA i virusnim vektorima pokažu kao dobar model, u budućnosti ćemo sigurno imati više opcija i mogućnosti da još brže reagiramo na neku novu pandemiju, kojih će nažalost biti, jer nas je na Zemlji više nego ikada prije, a globalizacija nam je omogućila uz mnoštvo drugih dobrih stvari i brzo širenje zaraznih bolesti.
1) https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines
2)https://www.nytimes.com/interactive/2020/science/coronavirus-vaccine-tracker.html?fbclid=IwAR3F1NyT1fmZ6GFs12C2yZePxCGk6yYWpgwRXl4YtKE7gmfAR06O3Is1XlQž